Заболевание начинается с появления на фоне воспалительного инфильтрата пузыря или глубокой эпидермальной пустулы (имеются работы, показывающие возможность образования эктим стафилококковой этиологии) величиной с крупную горошину и более.
Проникновению стрептококка в глубину кожи способствуют микротравмы и расчесы.
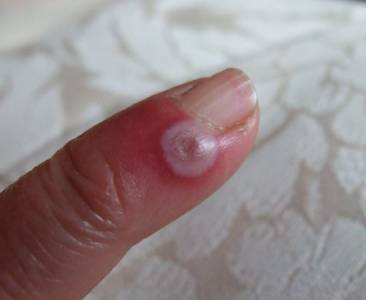
На 2—3-е сутки пустула подсыхает, образуется гнойно-кровянистая корка, после удаления которой обнаруживается язва круглой или овальной формы, с отвесными краями, сочным, покрытым грязно-серым налетом и легко кровоточащим дном (рис. 8). Просуществовав 2—3 нед, язва медленно заживает, на ее месте остается поверхностный рубец, окруженный зоной пигментации.
Эктимы образуются, как правило, в значительном числе и локализуются чаще всего на коже голеней, бедер, ягодиц, поясницы; очень редко —на коже верхних конечностей (область локтевого сустава — см. «Чесотка»). Чаще всего эктимы развиваются в результате расчесывания кожи как осложнение зудящих паразитарных заболеваний (чесотка, педикулез), а также укусов кровососущих насекомых. Недостаточная гигиена кожи, повышенная потливость, длительное пребывание на ногах (походы), застойные явления, недостаток питания способствуют их развитию. Количество больных эктимами, незначительное в мирное время, увеличивается как в войсках, так и среди гражданского населения в военное время.
Патогистологически: центральный некроз эпидермиса и дермы, окруженный густым валом инфильтрата, состоящего из нейтрофилов и лимфоцитов, вокруг инфильтрата — значительный отек и расширение сосудов
Диагноз. Следует дифференцировать от сифилитической эктимы и болезни Боровского.
Лечение. Рекомендуются дезинфицирующие мази (2—5% белая ртутная, 5% стрептоцидная и др.) Окружающую здоровую кожу обтирают 2% салициловым спиртом. При медленном заживлении показано туширование 1—2% раствором нитрата серебра.
Общее лечение — назначение общеукрепляющих средств, при вялом течении болезни — аутогемотерапия, переливание донорской крови, введение пирогенных препаратов.
Патогистологически: глубокий прогрессирующий некроз подкожной клетчатки и нижних отделов дермы. Вокруг некротического участка образуется густой инфильтрат из нейтрофилов, ведущий к гнойному расплавлению окружающих участок тканей.
Особую роль в развитии карбункула играют эндогенные предрасполагающие факторы, перенесенные тяжелые общие заболевания, диабет.
Лечение. Назначают антибиотики, в частности группы пенициллина (внутримышечные инъекции по 100000 ЕД через 3 ч), а также другие антибиотики. При вялом течении заболевания антибиотики можно сочетать с неспецифической стимулирующей терапией (аутогемотерапия). В тяжелых случаях возможно одновременное назначение антибиотиков и сульфаниламидов.
Наружно — тепло (припарки, грелки), УВЧ-терапию. По вскрытии карбункула — отсасывающая повязка с гипертоническим раствором хлорида натрия. При вялом отхождении некротических масс рекомендуется применение салициловой кислоты или салицилата натрия, которыми покрывают поверхность карбункула слоем толщиной примерно 0,5 см.
Обширный некроз тканей, прогрессирующий отек, нарастающая интоксикация служат показанием к оперативному вмешательству, переливанию крови, введению плазмозамещающих растворов —полиглюкина, гемодеза. Обязательна тщательная дезинфекция окружающей здоровой кожи, как и при лечении фурункула.